Publicaciones y Casos
Cirugía cerebral con paciente despierto: un abordaje multidisciplinario
Como parte del continuo avance en procedimientos de alta complejidad, un equipo conformado por profesionales de Neurocirugía, Neurología, Oncología, Anestesiología, Anatomía Patológica y Salud Mental lleva adelante una importante intervención denominada craneotomía con extirpación de un tumor glial en paciente despierto.
¿Qué son los tumores gliales?
Los tumores cerebrales son un grupo heterogéneo dadas las diferentes líneas celulares que los originan. Pueden dividirse en dos grandes grupos: lesiones primarias (se originan de células que pertenecen al sistema nervioso central) y lesiones secundarias (se originan en otros sitios del cuerpo y se implantan como metástasis en el cerebro).
A su vez, los tumores cerebrales primarios pueden ser de dos tipos: intraaxiales (se originan de células propias del encéfalo, “están dentro del cerebro”) o extraaxiales (se originan de células que recubren el encéfalo, “están dentro del cráneo y comprimen el cerebro”). Dentro de los intraaxiales, los más frecuentes son los gliomas que, a su vez, pueden dividirse en dos grandes grupos: los gliomas de bajo grado y los de alto grado.
Los pacientes con estas patologías presentan síntomas que se relacionan con la presión dentro del cráneo por la presencia del tumor, como por ejemplo náuseas, vómitos, mareos, visión borrosa y en algunos casos crisis convulsivas. Otros síntomas que pueden tener lugar son el déficit motor o del lenguaje.
Este tipo de tumores requiere, en todos los casos, un abordaje multidisciplinario que posibilite mejorar el pronóstico y las estadísticas actuales. Al respecto, el doctor Rodolfo Ávila -miembro del servicio de Oncología- comenta:
“En Hospital Privado contamos con un equipo que está sumamente entrenado y capacitado para el manejo de estos tumores y para ofrecer la mejor estrategia desarrollada en conjunto.”
La intervención
Toda neurocirugía implica encontrarse frente a la complejidad de tener que realizar la mayor resección posible del tumor presente pero con el menor compromiso neurológico posible. En relación a esto, el doctor Juan Carlos De Battista –jefe del servicio de Neurocirugía- menciona:
“Como equipo de salud, lo que buscamos con nuestros pacientes es lograr una reinserción social rápida con el mínimo déficit o ninguno, para que esa vida continúe de la misma forma que antes del diagnóstico de esta enfermedad. Para ello necesitamos múltiples valoraciones de diferentes equipos que permitan tomar la mejor conducta dentro del quirófano.”
Para poder cumplir con esta meta, frente a un tumor glial debe implementarse la técnica anestésica denominada anestesia en el paciente dormido-despierto-dormido. Sobre este punto, la doctora Silvina Longo –profesional del servicio de Anestesiología- detalla:
“En una primera etapa el paciente intervenido se encuentra bajo anestesia general y luego, mediante una transición suave, se lo despierta. Aunque se permanece en un estado de sedación, puede realizar distintas pruebas neurológicas. Es decir, la misión principal de los anestesiólogos en este momento es que el paciente no sienta dolor, esté sedado, tranquilo y despierto durante 2 o 3 horas.”
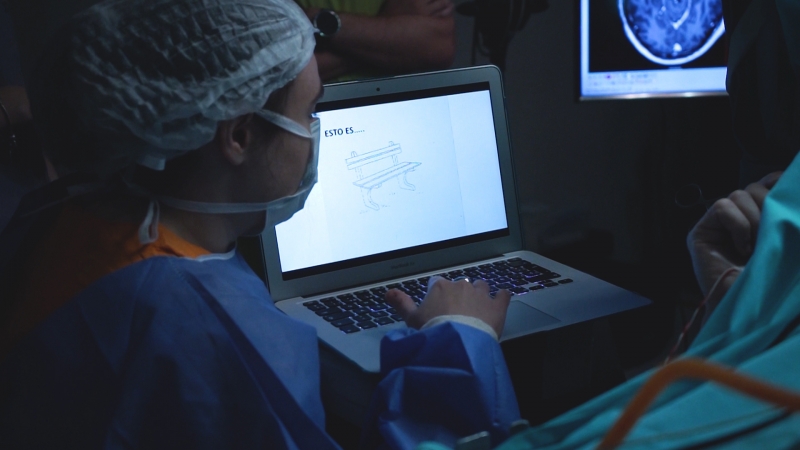
Las pruebas mencionadas por la profesional refieren a aquellas que son realizadas durante la cirugía y que están a cargo de profesionales del servicio de Neurología. Mediante test estandarizados es posible evaluar la función del lenguaje y valorar distintos aspectos de ella durante la intervención. Al respecto, la doctora Natacha Brochero -profesional especializada en neurología cognitiva- comenta:
“La importancia de realizar estas pruebas es que se hacen en tiempo real y eso nos permite preservar áreas que denominamos elocuentes. Estas áreas son de máximo funcionamiento y un ejemplo de ello es el lenguaje, esencial para el ser humano ya que en él asientan todas las funciones superiores. Es importante preservarlo para que el paciente conserve la independencia en las actividades de la vida diaria.”
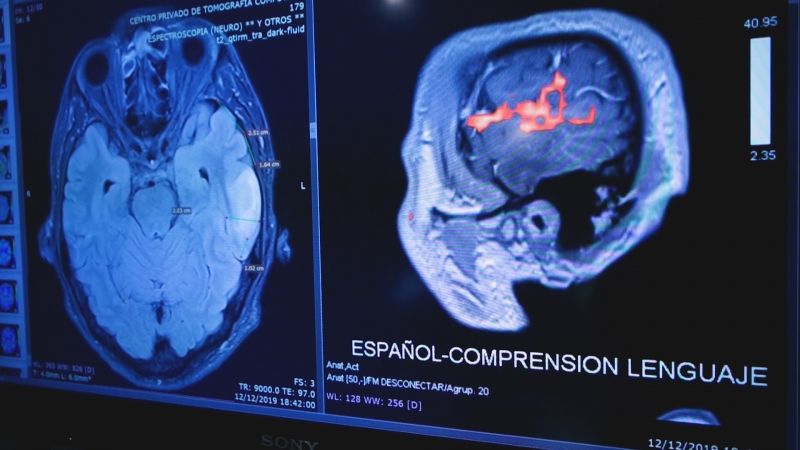
Además de lo mencionado, durante la cirugía se realiza también un monitoreo intraoperatorio a través de distintas técnicas neurofisiológicas de estimulación y registro que permiten hacer un control durante la cirugía de la funcionalidad de las estructuras cercanas a la lesión. El doctor Federico Perrote –miembro del servicio de Neurología- destaca:
“En este tipo de casos en los que la lesión se encuentra cerca de áreas funcionantes, una parte de la cirugía el paciente se encuentra despierto y mediante la aplicación de corriente eléctrica por una sonda de estimulación podemos inducir fallos o respuestas directamente desde la corteza cerebral e identificar las estructuras y poder preservarlas. Además, nos permite monitorear de manera continua estas funciones para que los cirujanos puedan avanzar con el tratamiento y lograr sus objetivos.”
Es importante agregar que, como parte del equipo de profesionales que llevan adelante estas intervenciones, también se encuentra el servicio de Salud Mental. Su participación tiene lugar tanto de manera previa como posterior a la cirugía. Sobre esto, la doctora Marcela Flores -jefa de dicho servicio- menciona que “la evaluación del estado mental ofrece una impresión de referencia integral que permite brindar un soporte personalizado durante la fase de preparación y la etapa de seguimiento del paciente”.
Para finalizar, cabe destacar que el éxito en estas complejas intervenciones depende fundamentalmente del trabajo de un equipo que se conforme por distintas disciplinas. Así lo señala el neurocirujano Hugo Coca al decir que “en estos casos se ha logrado un trabajo absolutamente multidisciplinario, en donde ninguno de los eslabones por sí solo podría lograr lo que se logra de manera conjunta.”
Los distintos profesionales de los servicios involucrado explican en el siguiente video en qué consiste y cómo llevan adelante dicha cirugía: